Covid 19 đang là mối hiểm họa với toàn thế giới bệnh nhân sau khi nhiễm virus Sars-coV-2 nên được chăm sóc và theo dõi để tránh tái phát nặng
1. Chẩn đoán xác định: Bệnh nhân dương tính với virus SARS-CoV-2 và được cơ sở được Bộ Y tế cho phép xét nghiệm. Phát hiện virus covid 19 bằng phương pháp RT-PCR hoặc giải trình tự gen mẫu bệnh phẩm của bệnh nhân.
2. Phân loại lâm sàng tương ứng với kỹ thuật phục hồi chức năng
2.1. Dạng nhẹ: Người bị nhiễm trùng đường hô hấp trên nhẹ và viêm phổi (Hướng dẫn chẩn đoán và điều trị bệnh viêm đường hô hấp cấp do SARS-CoV-2 (COVID-19) theo Quyết định số 1344/QĐ-BYT ngày 25 tháng 3 năm 2020 của Bộ trưởng Bộ Y tế).
2.2. Viêm phổi nặng với một trong các tiêu chí sau: (1) Khó thở nặng, nhịp hô hấp ≥ 30 hơi thở/phút; (2) SpO2≤ 93% khi hít thở không khí phòng; (3) Nhiễm trùng huyết.
2.3. Tình trạng nguy kịch khi có 1 trong các tiêu chí sau: (1) Khó thở, cần thở máy; (2) Bệnh nhân bị sốc nhiễm khuẩn; (3) Bệnh nhân mắc hội chứng suy hô hấp cấp tính (ARDS); (4) Kết hợp với rối loạn chức năng cơ quan khác cần điều trị và theo dõi tại Khoa Hồi sức tích cực (ICU).
3. Tiêu chí để bệnh nhân được chữa khỏi và xuất viện: khi đáp ứng các tiêu chí sau: (1) Hết sốt ít nhất 3 ngày; (2) Triệu chứng lâm sàng ổn định; (3) Có ít nhất 2 mẫu dịch tiết đường hô hấp liên tiếp (dịch tiết hầu họng và dịch hầu họng), lấy cách nhau ≥ 24 giờ và cho kết quả âm tính với covid 19
PHỤC HỒI VÀ ĐIỀU TRỊ
1. Nguyên tắc
– Tất cả nhân viên y tế tiếp xúc với bệnh nhân cần tuân thủ nghiêm ngặt công tác phòng, chống dịch bệnh viêm đường hô hấp cấp do virus Corona 2019 (COVID-19) ban hành kèm theo Quyết định số 468/Quyết định-BYT ngày 19/02/2020 của Bộ trưởng Bộ Y tế.
– Người bệnh trong quá trình tập thể dục, thở, tập ho phải đeo khẩu trang y tế, ho, khểnh vào cốc đờm có nắp đậy để hạn chế sự lây lan của mầm bệnh.
– Đối với những bệnh nhân tự tập luyện, luôn giữ khoảng cách tối thiểu 2m với mọi người xung quanh, tránh tiếp xúc trực tiếp trong quá trình tập thể dục.
– Các kỹ thuật phục hồi chức năng bao gồm thực hành các kiểu thở là chính, kỹ thuật trục xuất đờm được thực hiện khi bệnh nhân đã tăng tiết đờm, tập thể dục tích cực nên tăng dần cường độ và thời gian tùy thuộc vào khả năng của người bệnh. đau.
2. Phương pháp
– Đối với bệnh nhân có hình thức nhẹ: Sử dụng video hướng dẫn cho bệnh nhân qua Ipad, điện thoại di động… hoặc phát tờ rơi và hướng dẫn ngắn gọn cho bệnh nhân.
– Đối với bệnh nhân nặng hoặc bệnh nặng không thể tự thực hiện các bài tập phục hồi chức năng, kỹ thuật viên phục hồi chức năng, điều dưỡng và nhân viên y tế tại cơ sở điều trị bệnh nhân COVID-19 sẽ thực hiện sau khi có kết luận. tham khảo ý kiến chuyên gia phục hồi chức năng, điều trị bác sĩ.
– Cá nhân hóa tùy thuộc vào tình trạng của bệnh nhân: đặc biệt là đối với người bệnh nặng, người già, người bệnh mãn tính.
B. Mục tiêu điều trị phục hồi chức năng cho bệnh nhân COVID-19 1. Mục tiêu ngắn hạn (trong thời gian nằm viện – khoảng 2 tuần)
– Cải thiện chức năng hô hấp: tăng thông khí, giảm công việc hô hấp, giảm mức độ khó thở.
– Tăng khả năng trục xuất đờm
– Tăng cường khả năng vận động cơ thể và cơ bắp liên quan đến hơi thở
– Ngăn ngừa huyết khối tĩnh mạch sâu, loét áp lực trên da và các biến chứng khác.
– Ngăn ngừa sự suy giảm về thể chất và tinh thần.
3. Mục tiêu dài hạn
– Phục hồi sức khỏe và chức năng sinh hoạt hàng ngày.
– Trở lại với công việc hàng ngày và hòa nhập cộng đồng.
Kỹ thuật phục hồi chức năng cho người nhiễm COVID-19 1
Đối với dạng nhẹ
Đối với bệnh nhân có hình thức nhẹ, nhận thức có ý thức, có thể thực hiện các kỹ thuật tích cực (bệnh nhân tự làm) theo hướng dẫn qua video hoặc điều khiển từ xa, tờ rơi dưới sự giám sát của nhân viên y tế. để đảm bảo bệnh nhân thực hiện đúng kỹ thuật và đảm bảo đủ thời gian. Phục hồi chức năng cho nhóm bệnh nhân này tập trung vào các kỹ thuật thở: thở cơ hoành, thở mím môi, nuôi dưỡng hơi thở và tập thể dục… để cải thiện sức khỏe thể chất và tinh thần. Nếu bệnh nhân có nhiều bài tiết đờm, hãy thêm các kỹ thuật thở chu kỳ hoạt động và kỹ thuật ho hiệu quả.
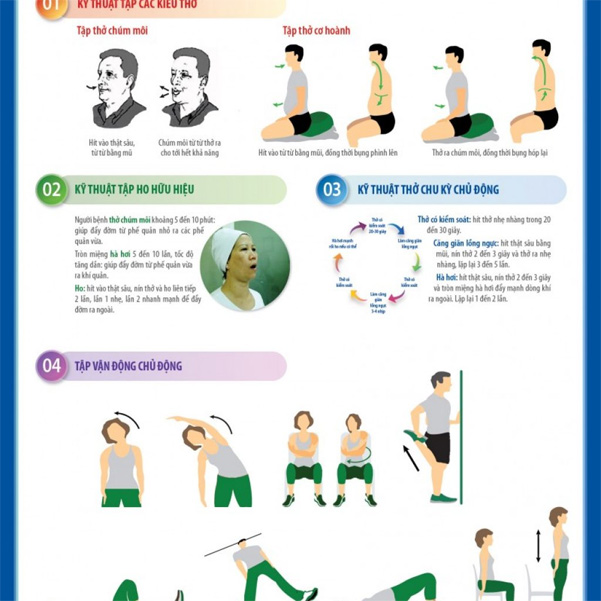
Kỹ thuật thực hành kiểu thở cho bệnh nhân covid 19
+ Mục đích của kỹ thuật: mở rộng ngực, tăng không khí vào phổi.
+ Thực hiện kỹ thuật: Bệnh nhân có thể thực hiện kỹ thuật hô hấp theo hướng dẫn.
Bệnh nhân hít thở sâu từ từ qua mũi trong khi bụng mở rộng, sau đó từ từ thở ra hoàn toàn trong khi bụng rút lại.
Kỹ thuật ho hiệu quả cho bệnh nhân covid 1
+ Mục đích: tăng khả năng tống đờm, làm sạch đường thở.
+ Thực hiện kỹ thuật: Bệnh nhân có thể tự thực hiện kỹ thuật hô hấp theo hướng dẫn sau hoặc làm theo video trên website kcb.vn.
Bệnh nhân thở với đôi môi mím khoảng 5-10 lần để giúp đẩy đờm từ phế quản nhỏ vào phế quản trung bình. Vòng qua miệng, thở gấp 5-10 lần, tốc độ tăng dần: giúp đẩy đờm từ phế quản lên khí quản.
Ho: hít một hơi thật sâu, nín thở và ho 2 lần liên tiếp, lần 1 nhẹ, lần 2 nhanh đẩy đờm ra ngoài.
Chu kỳ hoạt động của kỹ thuật thở bệnh nhân covid 1
– Mục đích của kỹ thuật: tăng khả năng tống đờm, làm sạch đường thở cho bệnh nhân tổn thương phổi trên X-quang hoặc khó thở, ho ra đờm hoặc kèm theo các bệnh có sự tiết đờm tăng lên như: : Bệnh phổi tắc nghẽn mãn tính, phế quản, viêm phổi kẽ, ung thư phổi…
Kỹ thuật tập thể dục
– Mục đích của kỹ thuật: cải thiện thể lực, tăng cường khả năng vận động, ngăn ngừa suy giảm thể chất và tinh thần.
– Thực hành kỹ thuật: Thực hành vận động tích cực, thực hành di chuyển tự do của tứ chi, các động tác đứng lên, ngồi xuống, duỗi thẳng chân trở lại, nâng chân, đi bộ xung quanh phòng nhiều lần, chạy tại chỗ nếu có thể… (áp dụng cho bệnh nhân có thể tự di chuyển trong phòng cách ly). Tập thể dục ít nhất 2 lần một ngày, mỗi lần trong 30 phút trở lên.
– Đối với những bệnh nhân không thể đứng vững, có thể ngồi, có thể nằm xuống để thực hiện các động tác sau: nâng cánh tay, duỗi cẳng tay, duỗi chân, nâng chân, duỗi chân và nâng mông… ít nhất 2 lần/ngày. Mỗi cử động được lặp lại 8-12 lần tùy thuộc vào tình trạng sức khỏe của bệnh nhân.
Đối với người bệnh nặng, nguy kịch
Mục đích phục hồi chức năng: trục xuất đờm và dịch tiết ra khỏi đường hô hấp, tăng thông khí, giúp thở dễ dàng hơn, ngăn ngừa các biến chứng từ loét da, biến chứng suy hô hấp, tim mạch và các cơ quan khác.
Đánh giá chức năng: Trước và sau khi thực hiện các kỹ thuật phục hồi chức năng, nhà trị liệu thực hiện đánh giá tình trạng cơ thể, nhận thức nhận thức, vận động, tình trạng da, tình trạng hô hấp, tình trạng tim mạch và tình trạng sức khỏe. tình trạng của các cơ quan khác để lựa chọn kỹ thuật và phương pháp phục hồi chức năng phù hợp, cũng như xác định những lưu ý khi thực hiện các kỹ thuật phục hồi chức năng.
Phục hồi chức năng triệu chứng cho bệnh nhân nặng hoặc nguy kịch – Ho khan: Không nên phục hồi chức năng hô hấp.
– Mệt mỏi: khuyên bạn nên thay đổi tư thế mỗi 2 giờ, thích nằm ở vị trí fowler.
– Giảm thể tích phổi và atelectasis: nằm nghiêng với phổi xẹp lên trên, thở cơ hoành nếu có thể.
– Thiếu oxy trong máu: cung cấp đủ oxy, nếu SpO2 ≤ 88% ngừng thực hiện phục hồi chức năng – Thở nhanh và khó thở: thư giãn sau đó thực hành thở mím môi kết hợp với thở cơ hoành.
– Khó khạc đờm: đảm bảo uống đủ nước, đặt ở vị trí dẫn lưu thích hợp, ho ra đờm nếu có thể.
– Giảm khả năng vận động và sức chịu đựng: bệnh nhân nằm liệt giường có thể chủ động phẫu thuật chân tay hoặc có sự trợ giúp tại giường. Bệnh nhân không bị tê liệt đi bộ tại chỗ hoặc di chuyển xung quanh giường.
– Chấn thương chức năng của cơ lưng: nằm nghiêng, tựa đầu thấp.
– Tụ máu: Bệnh nhân liệt nửa người có thể hướng dẫn các hoạt động của khớp hoặc sử dụng tất đàn hồi để tránh phát sinh cục máu đông trong các mạch máu ở tứ chi.
Chỉ định phục hồi chức năng
Đối với bệnh nhân nặng, nguy kịch nhưng vẫn tỉnh táo và tự thực hiện kỹ thuật theo hướng dẫn
Bệnh nhân thực hiện một số kỹ thuật tại chỗ theo hướng dẫn của video, tờ rơi dưới sự giám sát của nhân viên y tế hoặc hướng dẫn của bác sĩ trị liệu đứng cách xa hơn 2 mét để thực hiện các động tác. Các kỹ thuật bao gồm:
+ Thực hành vận động tích cực: Chủ động cử động chân tay, duỗi tay, duỗi chân, giơ tay, nâng chân, nâng mông, thực hiện mỗi động tác từ 8-12 lần trở lên tùy theo khả năng.
+ Bệnh nhân tự lăn trở lại 2 tiếng/lần, tự kiểm tra da hoặc vùng áp lực. + Thực hành thở cơ hoành, tập thổi vào chai nước lớn hoặc máy thở
+ Thực hành ho hiệu quả (y tá chuẩn bị các thùng chứa đờm và dịch tiết của bệnh nhân). Nếu bệnh nhân tỉnh táo nhưng yếu để thực hiện các động tác, nhà trị liệu sẽ cần một số trợ giúp để giúp bệnh nhân thực hiện các kỹ thuật đó.
+ Tư vấn tâm lý: Bệnh nhân nặng thường có triệu chứng lo lắng, trầm cảm, căng thẳng tâm lý kéo dài, v.v. Nhân viên y tế có thể sử dụng kiến thức này nếu họ phát hiện các vấn đề tâm lý của bệnh nhân. chuyên môn và kinh nghiệm của họ để tư vấn cho bệnh nhân. Nếu các vấn đề tâm lý của bệnh nhân đang trở nên tồi tệ hơn, một chuyên gia sức khỏe tâm thần có thể được mời.
+ Bác sĩ chuyên khoa theo dõi và ghi lại hồ sơ bệnh án về kết quả, các biện pháp phòng ngừa và ghi chú khi thực hiện kỹ thuật cho người mắc bệnh hoặc người cao tuổi.
Đối với bệnh nhân hôn mê hoặc nguy kịch không thể thực hiện được, người điều trị (kỹ thuật viên phục hồi chức năng, điều dưỡng) thực hiện các kỹ thuật sau:
Kỹ thuật điều chỉnh vị trí của bệnh nhân
– Mục đích của kỹ thuật: thư giãn cơ hoành để dễ thở hơn. – Thực hiện kỹ thuật:
+ Đặt bệnh nhân ngồi hơi về phía trước hoặc nằm đầu 30o-600, khớp gối hơi cong.
+ Trong trường hợp ARDS nặng, đặt bệnh nhân vào dạ dày bằng thở máy khi có chỉ dẫn của bác sĩ điều trị.
+ Thực hiện lăn lại thường xuyên 2 giờ/lần, kiểm tra tình trạng da, đặc biệt là các điểm áp lực.
+ Nên để bệnh nhân nằm trên nệm khí để ngăn ngừa loét.
+ Thực hiện 3 buổi/ngày (sáng, chiều, tối)
Kỹ thuật di chuyển thụ động
– Mục đích của kỹ thuật: cải thiện thể lực, tăng cường vận động, duy trì cân bằng cơ bắp, ngăn ngừa co bóp khớp và ngăn ngừa huyết khối tĩnh mạch sâu (DVT).
– Thực hiện kỹ thuật: Đối với bệnh nhân hôn mê hoặc liệt, thực hành vận động thụ động khớp vai, khớp khuỷu tay, khớp cổ tay, khớp háng, khớp gối và khớp mắt cá chân trong phạm vi chuyển động của bệnh nhân. mỗi khớp. Tập thể dục theo phạm vi chuyển động chung. Thời gian thực hiện tối thiểu là 15 phút.
Kỹ thuật thoát nước tư thế
– Mục đích: Ngăn ngừa tích tụ các chất
nới lỏng đờm và xả đờm ra ngoài
– Kỹ thuật: điều chỉnh tư thế ngôi sao
đối với vùng phổi bị thương trở lên và có
sự trì trệ của chất lỏng trở lên (có thể dựa trên
phim X-quang ngực để đánh giá)
– Thời gian thực hiện 10-15 phút
Tùy thuộc vào tình trạng của bệnh nhân Kỹ thuật dẫn lưu tư thế
Kỹ thuật vỗ và rung ngực cho bệnh nhân covid 19
– Mục đích của kỹ thuật: rung cơ học và lỏng đờm ứ đọng. Vỗ tay sẽ tạo ra sóng cơ học di chuyển qua thành ngực vào phổi. Rung động cơ học nới lỏng đờm và đờm di chuyển vào phế quản rộng hơn và ra ngoài
– Thực hiện kỹ thuật: vỗ nhẹ lên thành ngực tại vị trí tương ứng với các đoạn phổi được chỉ định dẫn lưu. Thời gian vỗ ngực 10-15 phút tùy theo
tình trạng của bệnh nhân
– Mục đích của kỹ thuật: giúp trục xuất đờm từ phế quản nhỏ vào đường thở lớn.
– Thực hiện kỹ thuật: bóp tay vào lồng sườn theo hướng di chuyển lồng xương sườn trong thở ra của bệnh nhân.
Lưu ý: Nhà trị liệu ghi lại hồ sơ y tế và ghi chú về kỹ thuật cũng như tình trạng của bệnh nhân, đặc biệt là thực hiện kỹ thuật cho những người mắc bệnh, người cao tuổi.
Phục hồi chức năng sau khi xuất viện
Mục đích
– Phục hồi sức khỏe và chức năng sinh hoạt hàngngày. –
Trở lại với công việc hàng ngày và hòa nhập với cộng đồng.
Đánh giá chức năng tại bệnh viện xuất viện bệnh nhân covid 1
Đánh giá phục hồi chức năng bao gồm: dấu hiệu sinh tồn, tổn thương phổi trên phim, nhận thức nhận thức, khả năng tập thể dục, sức mạnh cơ hô hấp, sức mạnh cơ tay và chân, phạm vi chuyển động khớp, khả năng cân bằng đánh giá chức năng (theo thang Berg), tình trạng dinh dưỡng, tâm lý… để chỉ định các kỹ thuật phục hồi chức năng tại nhà phù hợp.
Chỉ định phục hồi chức năng bệnh nhân covid 1
Trong thời gian này, bệnh nhân cần được hướng dẫn thực hành hô hấp, thực hiện các bài tập thể chất phù hợp với độ tuổi và tình trạng của bệnh nhân theo các tài liệu hướng dẫn hoặc tờ rơi phát cho bệnh nhân.
a) Đối với bệnh nhân viêm phổi nhẹ, khi xuất viện cần hướng dẫn người bệnh tăng cường các bài tập thể dục, bài tập thở và điều chỉnh tâm lý (Phụ lục 3).
b) Đối với bệnh nhân mắc bệnh nặng hoặc nguy kịch, khi xuất viện, cần đánh giá tổn thương chức năng phổi của bệnh nhân và đưa ra kế hoạch phục hồi chức năng tích hợp bao gồm các bài tập vận động, bài tập thở và sức khỏe tâm thần. Điều trị và dinh dưỡng trên cơ sở từng trường hợp cụ thể.
– Lựa chọn một hoặc nhiều bài tập cho mỗi nhóm kỹ thuật phù hợp với tình trạng của bệnh nhân và điều kiện trang thiết bị cho phép (Phụ lục 2). Các nhóm bao gồm:
+ Thực hành các kiểu thở, thực hành thở bằng các dụng cụ hỗ trợ: bóng, spiroball…
+ Kỹ thuật trục xuất đờm: kỹ thuật thở chu kỳ chủ động hoặc kỹ thuật dẫn lưu tư thế, kỹ thuật ho hiệu quả…
+ Bài tập kéo giãn với thiết bị: tập bằng thang tường, tập bằng ròng rọc…
+ Tập thể dục tăng sức mạnh chi: Tập thể dục tăng sức mạnh chi bằng thiết bị, tập thể dục với ghế để tăng cường cơ tứ đầu, tập leo cầu thang, tập thể dục với xe đạp tập thể dục.
+ Các bài tập để tăng sức bền và sức mạnh cơ bắp như đi bộ, tập thể dục bằng dây cao su, dây lò xo, tập tạ, tập thể dục với xe đạp tập thể dục, đi bộ trên máy chạy bộ (Máy chạy bộ)….
Lưu ý: Bệnh nhân có thang điểm Berg từ 41 – 56 điểm: bệnh nhân có nguy cơ té ngã thấp, trong quá trình tập thể dục cần có sự giám sát của người thân. Bệnh nhân có thang đo Berg từ 0 đến 41 điểm: bệnh nhân có nguy cơ ngã cao và trung bình, và trong khi tập thể dục cần sự hỗ trợ của người thân.
Ngoài quy trình kỹ thuật “Thở theo chu kỳ chủ động”, các quy trình kỹ thuật còn lại đã được Bộ Y tế quy định chi tiết trong Hướng dẫn quy trình kỹ thuật phục hồi chức năng, ban hành kèm theo Quyết định số Số 54/QĐ-BYT ngày 6 tháng 01 năm 2014, Quyết định số 5737/QĐ-BYT ngày 22 tháng 12 năm 2017
và Quyết định số 2520/QĐ-BYT ngày 18/6/2019 của Bộ trưởng Bộ Y tế.
Theo dõi và kiểm tra định kỳ
1. Đối với những bệnh nhân bị tổn thương phổi khi chụp X-quang ảnh hưởng đến chức năng hô hấp hoặc bị suy giảm chức năng vận động, họ cần đặt lịch hẹn theo dõi sau 1 tháng, sau đó dựa trên quá trình phục hồi, họ có thể lên lịch hẹn theo dõi. Kiểm tra sau 1 đến 3 tháng. bệnh nhân covid 1
2. Đối với bệnh nhân có bệnh nền về đường hô hấp như Bệnh phổi tắc nghẽn mạn tính, phế quản, viêm phổi kẽ, ung thư phổi…, có thể kết hợp tái khám phục hồi chức năng tại thời điểm bệnh nhân đến tái khám. khám và điều trị các bệnh nền.
3. Đánh giá phục hồi chức năng tại mỗi lần khám theo dõi bao gồm: dấu hiệu sinh tồn, nhịp thở, đo chức năng hô hấp, chụp X-quang ngực, khả năng tập thể dục, sức mạnh cơ hô hấp, sức mạnh chi trên, sức mạnh chi dưới, phạm vi chuyển động của khớp, đánh giá chức năng cân bằng, tình trạng dinh dưỡng, tâm lý…
4. Điều chỉnh các bài tập, điều chỉnh cường độ và thời gian tập luyện cho phù hợp với tình trạng của bệnh nhân.
